El hilo de Andrés Olaya abrió una discusión incómoda sobre las “tres falacias” con las que algunas EPS justifican la insuficiencia de la UPC. Pero la réplica de Vicente Calvo fue más allá: una entidad que recibe recursos por adelantado, paga meses después y no mantiene reservas técnicas debidamente resguardadas no está describiendo una estrechez presupuestal cualquiera, sino una forma de irresponsabilidad financiera y jurídica que el sistema ha tolerado durante demasiado tiempo.

En Colombia, cada crisis del sistema de salud viene acompañada de una liturgia conocida: aparece un déficit gigantesco, se invoca la palabra “insuficiencia”, se dramatiza el colapso y, al final, la factura moral y fiscal se traslada al Estado. Esta vez, el detonante fue un hilo de X de Andrés Olaya, quien resumió en tres puntos lo que considera las falacias de las EPS para exigir $34 billones del presupuesto público: tergiversar la teoría actuarial, culpar sistemáticamente al Gobierno e invisibilizar su deber legal de gestionar el riesgo.

Pero el comentario más explosivo llegó después. Vicente Calvo añadió una cuarta falacia: una EPS que incumple de forma abierta el Decreto 780 de 2016, que recibe dinero por adelantado, difiere pagos durante meses y no constituye reservas técnicas resguardadas, no puede hablar de insuficiencia “en lo más mínimo” sin antes explicar su propia insolvencia. No era un simple comentario de red social. Era una acusación contra el corazón financiero del modelo.
No toda queja por insuficiencia es falsa. Pero una EPS que no resguardó reservas técnicas no habla solo de falta de plata: habla, sobre todo, de incumplimiento.
El punto ciego del debate: el Decreto 780 de 2016
La discusión pública suele atascarse en una pregunta incompleta: si la UPC alcanza o no alcanza. La norma obliga a formular otra, mucho más incómoda: qué hicieron las EPS con los recursos que sí recibieron. El artículo 2.5.2.2.1.9 del Decreto 780 de 2016 establece que estas entidades deben calcular, constituir y actualizar mensualmente reservas técnicas para cubrir obligaciones conocidas, no conocidas y pérdidas probables. Además, esos respaldos deben mantenerse en activos de alta liquidez y seguridad. En otras palabras, la ley no les permite operar como simples intermediarias de caja; les exige comportarse como aseguradoras responsables.
Ese detalle cambia todo. Porque si una entidad recibió una prima prospectiva, asumió el riesgo financiero y sanitario del aseguramiento y, aun así, no blindó reservas, entonces su problema no es solo contable. Es regulatorio, jurídico y ético. Un análisis de SURA lo explica sin rodeos: las reservas técnicas no son utilidades ni ahorros opcionales, sino pasivos exigibles; si no están respaldadas por inversiones reales y líquidas, se crea una apariencia artificial de solvencia y se oculta el tamaño verdadero de la crisis.
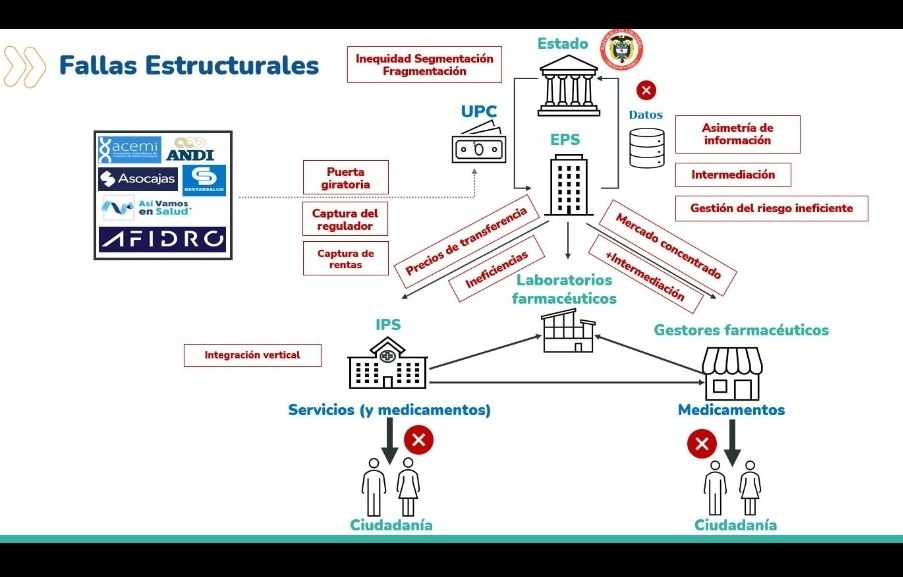
Cuando las cuentas no cuadran, la narrativa tampoco
La tesis de Olaya sobre las falacias no flota en el vacío. La Universidad Nacional documentó que en los reportes que las EPS entregan al Ministerio existen inconsistencias de hasta $2 billones en el gasto de un mismo año. En ese mismo debate académico se citaron ejemplos que parecen más propios de una parodia contable que de un sistema público de salud: un examen coprológico estimado en $909 millones, consultas generales de hasta $58 millones y millones de registros que no coinciden entre bases.
La gravedad de ese dato no está solo en la cifra, sino en su efecto político. Si los estados financieros y reportes de gasto presentan distorsiones, el reclamo por insuficiencia pierde pureza técnica. La pregunta ya no es únicamente cuánto dinero falta, sino qué tan confiable es la evidencia con la que se exige más dinero. Y cuando el sistema pide fe ciega en reportes que no cuadran, el debate deja de ser actuarial para convertirse en un problema de integridad pública.
Por si hiciera falta un golpe adicional a la credibilidad, la ADRES informó que entre 2018 y 2023 aparecieron más de 471.000 personas fallecidas con servicios médicos reportados después de su muerte, por un monto de $2,3 billones. El hallazgo incluye casos de facturación muchos años después del fallecimiento y valores extraordinarios concentrados en varias EPS. Cuando hasta los muertos siguen consumiendo recursos en los reportes del sistema, la transparencia ya no es una aspiración: es una urgencia forense.
El sistema no solo pide más presupuesto. También pide creer en balances inconsistentes, facturas imposibles y una contabilidad que a veces parece escrita para no ser auditada.
La tesis de Vicente Calvo: no falta solo plata, falta ley
La intervención de Calvo resulta incómoda porque ataca la legitimidad del reclamo, no solo su forma. Desde hace años sostiene que buena parte de la crisis sanitaria no nace exclusivamente en una UPC insuficiente, sino en el incumplimiento sistemático de las reservas técnicas y en el uso indebido o desprotegido de recursos que debían respaldar obligaciones futuras. Un perfil publicado por Corrupción al Día resume esa tesis en una frase devastadora: el problema no es simplemente que no haya dinero, sino que el dinero no está donde debe estar ni en la forma en que la ley exige que esté.
Ese mismo artículo cita cifras que obligan a mirar el problema con menos sentimentalismo sectorial y más rigor: un faltante inicial de $8,5 billones en reservas técnicas documentado en 2023, un “embolato” de $11 billones confirmado después por la Contraloría y $9 billones desviados por 18 EPS entre 2020 y 2021 hacia rubros no relacionados con la atención en salud. Si esos datos son el telón de fondo, la queja por insuficiencia ya no puede presentarse como una tragedia inocente. También se parece a una coartada.
Sí, puede haber insuficiencia. Pero eso no borra la insolvencia
Sería intelectualmente cómodo convertir toda crítica a las EPS en una absolución automática del modelo de financiación. La realidad es más áspera. Un análisis de Consultorsalud reportó que, a noviembre de 2025, la siniestralidad técnica del Plan de Beneficios alcanzó 111,7 %: por cada $100 reconocidos por UPC, se habrían gastado $111,7 en servicios de salud, sin incluir administración. El mismo informe señala pérdidas técnicas agregadas de $19,4 billones, pasivos por $34,6 billones y un deterioro patrimonial severo en el conjunto del sector.
Eso obliga a una conclusión menos cómoda, pero más honesta: puede existir una presión real sobre la suficiencia de la UPC y, al mismo tiempo, una responsabilidad directa de varias EPS en haber profundizado la crisis por incumplimiento normativo, insolvencia y mala administración del riesgo. No son explicaciones excluyentes. Son capas de una misma degradación. El problema aparece cuando el sistema quiere socializar las pérdidas sin individualizar las culpas.
Salud Total y Sura: el argumento incómodo contra la excusa total
La parte más punzante del comentario de Calvo fue el ejemplo. Dijo que, si se cumpliera la ley, “este caos” no existiría y que Salud Total y Sura lo demuestran. La referencia no es retórica. El informe sobre reservas técnicas con corte a junio de 2023, citado por Consultorsalud con base en datos de la Superintendencia Nacional de Salud, mostró que solo 10 de 24 entidades cumplían con el indicador del régimen de inversiones de la reserva técnica. Entre ellas estaban Salud Total, con un superávit reportado de $400.746 millones, y Sura, con $59.145 millones.
Una revisión anterior ya había advertido algo parecido: en 2021, en el régimen contributivo, solo cumplían Aliansalud, Salud Total y Salud Mía; en buena parte del resto del sistema, el incumplimiento era la regla. El mensaje es incómodo porque destruye la coartada universal. Cuando algunas entidades logran mejores niveles de respaldo y otras no, la palabra “insuficiencia” deja de sonar a fatalidad homogénea y empieza a parecer, al menos en ciertos casos, una explicación demasiado útil para eludir responsabilidades.
Cuando unas EPS cumplen y muchas otras no, el problema ya no puede venderse como un simple desastre macroeconómico. También es una radiografía de quién obedeció la ley y quién prefirió convivir con el hueco.
El hilo de Andrés Olaya fue valioso porque rompió la comodidad del relato único sobre la UPC. Pero la respuesta de Vicente Calvo fue más profunda: recordó que ninguna discusión sobre suficiencia puede ser seria si omite el deber legal de constituir reservas, gestionar el riesgo y respaldar obligaciones futuras con activos reales. Antes de preguntar cuánta plata falta, el país tiene derecho a preguntar dónde está la que ya llegó, cómo se administró y por qué tantas entidades se acostumbraron a operar al borde —o dentro— de la insolvencia.
Porque una cosa es sufrir una insuficiencia real. Otra, muy distinta, es convertir el incumplimiento propio en argumento público, la insolvencia en victimismo y la precariedad regulatoria en solicitud de rescate. En Colombia, el sistema de salud lleva años perfeccionando ese truco. La pregunta ya no es si hay crisis. La pregunta es cuántas veces más vamos a permitir que quienes debían asegurar el riesgo nos presenten la negligencia como si fuera destino.







